AbstractPURPOSEThis study aimed to examine changes in pulmonary function induced by an internal nasal dilator (IND) and to determine whether an IND enhances exercise performance.
METHODSYoung, healthy men (n=13) were randomly assigned either an IND or control (CON) session to perform a pulmonary function test (PFT). All participants then completed treadmill exercise tests that consisted of maximal and submaximal running with or without an IND.
RESULTSSome variables of PFTs were increased in men that used INDs compared to those in the CON group (p<.05, respectively). There was a significant difference between sessions in energy cost during the running test (65% VO2max) (p<.05). In the IND group, respiratory muscle fatigue during exercise was lower, and relaxation of respiratory muscles after exercise was faster, as compared with the CON group (p<.05).
서 론물리적으로 비 판막 횡단면적(nasal valve cross-sectional area)을 확장시키는 비 확장기의 임상적 효과는 비강 내 기도(nasal airway) 저항 감소 및 공기흐름을 개선함으로써, 분당 환기량과 함께 폐포 내 산소분압을 증가시키는 데 있다[1]. 특히 안정 시 호흡 생리학적 관점에서 수동적인 날숨과 달리 들숨은 가로막(diaphragm, DA) 및 바깥갈비사이근(external intercostal, EI)과 같은 호흡근의 수축을 통해 능동적으로 발생하기 때문에[2], 비 확장기에 의한 코의 개통성(nasal patency) 증가는 들숨 효율(inspiratory efficiency)에 도움이 될 수 있다. 내장형(internal nasal dilator, IND) 혹은 외장형 비 확장기(external nasal dilator, END)를 착용할 경우 비강 내 최고 흡기 유속(peak nasal inspiration flow, PNIF)이 증가하는 것으로 보고되었다[3,4]. 비 확장기를 이용한 기계적 처치가 비 기도 저항을 감소시켜 PNIF를 증가시킨다는 것은 비 확장기 착용이 호흡에 필요한 에너지를 감소시키고, 코를 골거나 구강이 건조해지는 현상을 줄이는 등[3] 호흡과 관련된 여러 문제들에 대해 긍정적인 영향을 미치는 것으로 보여진다. 그러나 비 확장기에 의한 비 기도 저항 감소가 전신의 호흡 효율(breathing efficiency)에 미치는 영향을 알 수 없다. 가령, 임상적으로 널리 활용되는 폐기능 검사(pulmonary function test, PFT)와 같은 호흡 능력 측정에서 IND 착용의 효용성은 여전히 불명확하다. 따라서 IND에 의한 비 기도 내 공기 흐름 개선이 PFT 동안 호기예비용적(inspiratory reserve volume, IRV)과 같은 폐기능 지표들에 미치는 영향에 관한 실증적인 연구가 필요하다.
IND는 비강 협착(collapse) 및 폐색(obstruction) 또는 비중격 만곡증(nasal septum deviation) 등에 의한 비 기도 저항 문제를 비수술적으로 해결하기 위해 등장하였으며, 이후 IND 착용으로 기대되는 호흡 효율 개선 효과로 인해 신체활동 및 스포츠 영역에서도 큰 주목을 받아왔다[5]. 1990년대 선풍적인 인기를 얻었던 비 확장기는 일반대중은 물론 올림픽 선수들 사이에서도 널리 유행하였으며, 일부 연구들은 운동수행력 증진을 위한 IND의 임상적 효과를 검증했다[4,6]. 비 기도 저항 감소 및 비 개통성 증가 효과는 장시간 동안 높은 환기량이 요구되는 유산소 운동과 밀접하게 관련할 수 있기 때문에[4], 운동 참여자 및 관련 분야의 연구자들은 IND에 의한 비 판막 횡단면 확장이 심폐체력(cardiorespiratory fitness, CRF) 향상에 도움을 줄 것이라 예측했다. 그럼에도 불구하고 현재까지 CRF와 관련한 생체표지자들에서 IND 착용의 직접적인 이점은 불명확하다. Dinardi et al. [4]의 연구에서도 IND 착용은 통제군(placebo) IND와 비교해 PNIF를 유의하게 증가시켰지만, 최대산소섭취량(maximal oxygen consumption, VO2max)은 물론 운동 검사 동안 심박수(heart rate, HR), 산소 포화도(oxygen saturation) 및 호흡곤란 척도(dyspnea scale)에서 처치들(IND vs. placebo IND) 간 각각 유의미한 차이는 없었다. 이것은 지금까지 IND 착용이 운동수행력에 미치는 영향을 평가했던 연구들이 대부분 한정적 조건으로 설계되었다는 점에 주목할 필요가 있다. 예를 들어 첫째, VO2max를 간접 추정식에 의해 산출했다는 점, 둘째, 최대 운동수행력에 초점을 둔 측정 방식을 적용하였기 때문에[4,6], 최대하 운동 시 IND의 효용성을 평가할 수 없다는 명백한 한계가 있다. 핵심적으로 IND는 비 판막을 확장하여 호흡 효율을 증가시키는 도구이므로, 주로 코를 통해 호흡을 유지하는 안정 시 혹은 비교적 낮은 강도의 운동, 즉 비강에서 구강 호흡으로 전환되는 지점(oronasal switching point) [7] 이하의 운동에 그 효율성을 직접 평가하는 것이 논리적일 것이다. 따라서 IND 착용이 유 산소 능력을 개선할 수 있는지 여부를 평가하기 위해서는 비강 호흡이 유지될 수 있는 운동 강도에서 검사가 시행되어야 한다. 또한 CRF와 관련한 체력 변수[예를 들어 HR, 산소섭취량(oxygen consumption, VO2) 및 호흡교환율(respiratory exchange ratio, RER) 등] 외에도, 유산소 운동 시 호흡근의 생체역학적 부담은 조기 탈진에 원인이 될 수 있기 때문에[5], 운동 중 호흡근의 피로도를 포함한 생체역학적 속성에서 IND 착용의 잠재적 이점을 탐색할 필요가 있다. 그러므로 본 연구는 IND 착용 또는 비착용 조건에서 PFT 간 폐기능 지수들이 차이를 살펴보고, IND가 최대 혹은 최대하 운동 검사 동안 CRF 관련 체력 변수 및 호흡근 부담에 미치는 영향을 구명하려는 목적으로 수행되었다.
연구 방법1. 연구 대상연구 참여자들을 모집하기 위해 K대학 홈페이지를 이용해 실험의 목적과 방법 및 참여 이점을 설명하였으며, 자발적 참여를 원하는 지원자들은 개별 방문 상담을 통해 연구 대상으로 등록되었다. IND의 효용성 평가에 있어, 결과 해석에 교란을 초래할 수 있는 비염 및 천식과 같은 병리적 조건을 제한하고 나이와 성차로 발생할 수 있는 호흡 패턴의 변이를 배제하기 위해 건강한 20대 젊은 남성으로 연구 대상을 제한하였다. 미국 스포츠의학회(American College of Sports Medicine, ACSM)에서 공표된 2014 모두를 위한 신체활동준비설문지(Physical Activity Readiness Questionnaire for Everyone, PAR-Q+) [8] 및 개인 면담을 통해 연구 참여에 적합한 표본집단을 선별하였으며, 본 실험 참여 전에 모든 참여자에게 연구의 취지와 내용, 위험성을 충분히 설명하였다. 다음과 같은 기준 즉, ⅰ) 심혈관, 뇌혈관 및 대사 질환의 증상이나 징후, 병력이 있는 자, ⅱ) 고도 비만자(BMI, >30 kg/m2), ⅲ) 비염, 천식 및 기타 폐질환의 증상이나 징후, 병력이 있는 자, ⅳ) 운동 검사 참여를 제한할 수 있는 정형외과적 문제가 있는 자, ⅴ) 실험 참여 12개월 내 의사의 처방에 따른 약물을 복용하는 자 및 ⅵ) 기타 연구자가 부적절하다고 판단되는 자를 제외대상으로 하였다.
표본 크기(sample size) 결정을 위해 G*Power 소프트웨어(version 3.1.9.2; Kiel University, Germany)를 이용했다. 반복측정설계(repeated measures designs) 내 Cohen이 제안한 중간 크기의 효과 크기(effect size = 0.25) [9]로 설정한 표본 크기는 0.82의 actual power 수준(α err prob = 0.05; 1-β err prob = 0.8)에서 총 24명이었다. 연구 참여 및 기준이 부합하는 총 14명의 지원자 중 고혈압 1인을 제외한 13명이 IND의 착용 유무에 따라 2회 세션에 각각 참여하였으며, 최종 통계분석 시 표본수는 26명이었다. 인체측정학적 변인을 포함한 피험자들의 임상적 특성은 Table 1에 제시되었다.
2. 연구절차무작위 교차설계(randomized crossover design)로 모든 참여자는 IND를 착용(IND session, INDs)하거나 착용하지 않은 상태(control, CON)로 최대운동부하검사를 완료한 후, INDs 혹은 CON 조건으로 서로 다른 세 가지 운동강도에서 최대하 운동부하검사를 수행했다. 이전 운동검사의 잔여 효과를 제거하기 위해 각 운동 세션은 7일 이상의 세척 기간(wash-out period)으로 분리되었다. 운동검사 전 비 기도를 이용한 PFT를 실시했으며, 각 운동검사는 휴대용 무선가스분석기 Cosmed K4b2 (Cosmed, Rome, Italy)의 모니터링 아래 진행되었다. 최대운동부하검사 동안 표면근전도(surface electromyography, sEMG)는 호흡근 피로도를 관찰하기 위해 활용되었으며, 운동 전·후 호흡근의 기계적 속성(mechanical properties) 변화는 접촉식의 연부조직 측정기로 평가하였다. 최대운동부하검사 동안 HR 및 혈중 젖산 수준(blood lactate level)을 측정하였으며, 세션 간 주관적 피로도를 비교하기 위해 운동검사 동안 운동자각도(rating of perceived exertion, RPE)를 기록하고 운동 전·후 자가보고식 피로도를 평가하였다. 최대하 운동검사는 주행 효율(running efficiency, RE)을 측정하기 위한 목적으로 수행되었으며, 모든 검사 동안 휴대용 무선가스분석기를 이용해 해당 운동강도(% VO2max)를 유지시켰다. 참여자들은 각 운동검사 전 최소 24시간 동안 알코올 및 카페인이 함유된 음료의 섭취를 제한하고 최소 48시간 이전 격렬한 신체활동을 삼가도록 지시 받았다. 무작위 배정된 첫 번째 운동검사가 시행되기 최소 3일 전 친숙화 세션(familiarization session)을 실시하였으며 이 시기 동안 참여자들의 신체조성 및 혈류역학적 지표들을 획득하였다. 또한 개개인의 정상적인 호흡 기능을 확인하기 위하여 제조사의 지침에 따라 HI-101 폐활량계(spirometer, Chest MI, Inc., Tokyo, Japan)를 이용해 PFT를 실시했다. 기준선 PFT에서 말초 기도 장애 또는 COPD (chronic obstructive pulmonary disease) 등 비정상 소견이 있는 참여자는 없었다. 세션 동안 참여자들은 실험에 익숙해지도록 운동검사를 비롯한 각각의 측정 절차를 미리 경험했으며, IND 착용 시 주관적인 불편감 또는 이질감을 검토한 후 적합한 크기 선별 및 착용 방법을 교육받았다. 전체 연구설계 Fig. 1과 같다.
본 연구는 K대학교 생명윤리심의위원회(Institutional Review Board, IRB)에 의해 연구윤리에 관한 승인을 획득한 후 실시되었다(2018-0058). 연구대상자에게 전체 연구 절차, 참여 시 수반되는 이득 및 부작용과 함께 위험과 주의사항에 대해 철저히 설명한 후 자발적 참여의사를 가진 인원을 대상으로 IRB로부터의 승인된 연구참여에 관한 서면동의서에 직접 서명 날인 후 실시되었다.
1) 비 확장기실험에서 이용된 NOSK 비 확장기(DREAM AIR Co., Ltd, Gyeonggido, Korea)는 비 기도의 원활한 공기 흐름을 유지하며, 특히 운동 동안 비 기도 내 공기 공급을 최대화하기 위한 목적으로 개발 설계된 제품이다. 비강 내 삽입되는 두 개의 실린더와 유연한 연결부로 구성된 IND 형태이며, 실린더 주위는 공기가 잘 흐를 수 있는 공기 통로가 있다. 비 판막의 크기에 따라 총 세 가지 크기(Large, Medium, and Small)를 선택할 수 있다.
2) PFT최대운동부하검사 전 IND 착용 또는 비착용 조건에서 PFT를 실시하였다. 구강 호흡 없이 비 기도를 통한 PFT 수행이 가능하도록 비강 어댑터를 맞춤 제작하였으며, 제조사의 권고에 따라 각각 slow vital capacity (SVC), forced vital capacity (FVC) 및 maximal voluntary ventilation (MVV) 순서로 설정된 3번의 측정 절차를 완료했다. 각 측정 간 최소 5분 이상의 휴식 시간을 설정했으며, 측정 전 비강 내 이물질을 제거하고 구강 호흡을 방지를 위해 거즈 및 의료용 테이프를 참여자의 입술에 부착하였다. 참여자들은 PFT 동안 최대의 노력을 기울이도록 지속적인 구두 격려를 받았다.
3) 최대운동부하검사IND 착용 유무에 따라 표준 Bruce 프로토콜(standard Bruce protocol)을 이용한 두 번의 점증운동검사(symptom limited graded exercise test)를 수행했다. 휴대용 무선가스분석기를 이용해 검사 동안 VO2, 환기량 및 RER을 지속적으로 감시하였으며, HR은 무선심박계 Polar RS800CX (PolarTM, Kempele, Finland)를 통해 기록되었다. 운동검사 동안 평소 습관대로 자연스러운 호흡을 하도록 지시했기 때문에 비강에서 구강으로 호흡 패턴의 변화는 참여자 개인의 편의에 따라 선택되었다. 운동검사는 다음과 같은 상황에서 즉시 종료되었다; ⅰ) 피험자의 중단 요청, ⅱ) RER 1.15 초과, ⅲ) 연령으로 예측된 최대 HR의 95% 초과, ⅳ) RPE 18 이상, ⅴ) 가슴통증, 호흡곤란, 하지경련 및 파행, ⅵ) 관류부족징후(청색증 또는 창백) 및 ⅶ) 신경계 증상(운동실조, 현기증 또는 실신에 가까움).
4) 최대하운동부하검사준비운동(3 km/hour 걷기) 후 INDs와 CON 사이에 RE 차를 검증했다. 구체적으로 5분 간격으로 분리된 3번의 최대하운동검사가 시행되었으며, 운동 세션은 사전 측정된 개개인의 유산소 능력을 바탕으로 각각 VO2max의 65%, 75% 및 85%로 각각 구성되었다[10]. 운동검사 동안 각각의 운동강도에 상응하는 속도로 트레드밀을 제어하기 위해 VO2 및 환기량을 감시하였으며, Polar RS800CX는 HR 기록을 위해 활용되었다. RE를 평가하기 위해 각각의 운동강도에서 에너지 비용[energy cost (EC), kJ/kg/km]을 계산하였다. EC는 각 운동검사의 마지막 2분에서 추출한 평균 RER 및 VO2의 열해당량(caloric equivalent, kcal/L O2)를 대입해 아래 공식에 따라 산출하였다[11].
EC (kJ kg–1 km–1) =VO2 ×Caloric equivalent×4.1829 kJ kcal–1 S–1 BM–1×1,000
이 공식에서 VO는 L/min, caloric equivalent는 O2의 kcal/L, speed (S)는 m/min 그리고 body mass (BM)는 체중을 각각 의미한다.
5) 측정항목 및 분석방법(1) 신체조성 및 혈압전일 공복 후 각각 신장 0.1 cm와 체중 0.01 kg 단위로 측정할 수 있는 자동신장체중계(GL-150, G-tech international, Korea)를 사용해 속옷 착용의 맨발 상태로 신장 및 체중을 기록하였으며, 각 평균값을 이용해 체질량지수(body mass index, BMI = kg/m2)를 산출하였다. 안정 시 수축기(systolic-) 및 확장기 혈압(diastolic blood pressure)은 최소 20분 이상 휴식 후 자동혈압측정기 BM16 (Beurer, Ulm, Germany)을 이용해 각각 최소 3분 이상 간격으로 2회 반복 측정되었다. 두 번의 측정치 중 낮은 값을 통계분석에 이용하였으며, 채택한 값으로 평균동맥압 [mean arterial pressure (MAP) =1/3 (SBP) +2/3 (DBP)]을 산출하였다.
(2) 호흡근 피로도최대운동부하검사 동안 세션 간 주요 호흡근들의 피로도 차를 분석하기 위해 sEMG를 활용했다. 무선의 표면근전도 Trigno wireless system (Delsys, Boston, MA, USA)을 통해 DA, EI, 흉쇄유돌근(sternocleidomastoid muscle, SCM) 및 복직근(rectus abdominis, RA)에서의 EMG 신호를 획득했다. 센서 부착용 인터페이스(sensor adhesive interface) 및 의료용 테이프로 접지 전극(ground electrode)을 포함해 각 목표 근육에 무선 EMG 센서를 부착하였으며, 센서 부착 전 잡음 신호(noise signal)를 최소화하기 위하여 제모 및 알코올 세척을 시행하였다. 접지 전극은 복장뼈(sternum)에, 각각의 센서는 신체 우측을 기준으로 부착되었다. 구체적으로 DA 및 EI의 경우 빗장중간선(midclavicular line)을 따라 DA는 7번째 또는 8번째 갈비사이공간(intercostal space)에, EI는 2번째 또는 3번째 갈비사이공간에 전극을 부착했다[12]. SCM은 복장패임(sternal notch)과 꼭지돌기(mastoid process) 간 가상 라인을 따라 꼭지돌기로부터 1/3 지점에[13], RA의 경우 흉추 11번 수준에서 각각 센서를 부착하였다. 무작위 배정된 검사 세션 간 센서 부착 부위를 일치시키기 위해, 첫 번째 운동검사 동안 반영구적 잉크펜을 이용해 각 측정 위치를 표시하고 사진 이미지를 저장하였다. EMG 신호를 기록하는 동안 데이터는 EMG-Works 소프트웨어(Delsys Boston, MA, USA)를 이용해 2,000 Hz의 표본 추출률로 수집 후 30-500 Hz의 대역 여과 필터(band pass filter) 처리되었다. 전 처리된 원 신호(raw signals)는 근 피로도를 반영하는 중앙주파수(median frequency, MDF) 산출에 이용하였다.
Bruce 프로토콜의 3단계를 초과한 후 대부분의 참여자들에게서 땀 배출 및 피부 진동 등으로 인해 적절한 EMG 신호 획득이 불가능했기 때문에, Bruce 프로토콜의 1, 2 및 3단계 동안 획득된 EMG 신호에서 산출된 MDF 값만이 자료 분석에 이용되었다.
(3) 호흡근의 기계적 속성최대운동부하검사 전후 IND 착용에 따른 호흡근의 기계적 속성 변화를 평가하였다. 최대운동 직후 흉곽 및 복강의 움직임 발생으로 인해 체간 안정화를 위해 측정은 운동검사 종료 후 30분째 시행되었다. 측정은 3축 디지털 가속도 센서를 장착한 접촉식 연부조직 측정기 MyotonPRO (Myoton AS, Tallinn, Estonia)를 이용하였다. 각 목표 근육의 세부적 측정 위치는 EMG 센서 부착 위치와 일치시켰으며, 촉진을 통해 적합한 위치를 탐촉하고 검사 전·후 및 검사 세션 간 동일한 측정 부위를 유지하기 위해 반영구적 잉크펜과 사진 이미지를 활용했다. 측정 조직에서 정밀한 공진동 생성을 위해 피험자가 불필요한 긴장을 하지 않도록 유도하였으며, 측정 동안 근수축을 야기하는 움직임이 없도록 지시했다. 기계적 속성을 반영하는 지표들로써 근육의 생체역학적 특성인 동적 경도(Stiffness, N/m), 기계적 압박 후 이완 시간(relaxation time, ms) 및 일정한 장력 하 점진적 변화를 의미하는 크리프(creep)를 분석했다[14]. 모든 측정은 Multiscan modefh Tap 반복 횟수 10회, Tap time 15 msec 및 전달 간격 0.8초로 실시되었다. 반복 측정에서 측정자의 내적 합치도(internal consistency)를 확보하기 위해 검사자는 1인으로 제한하였으며, MyotonPRO의 LCD 모니터를 통해 변동계수(coefficient of variation, CV)가 3% 이상일 경우 추가 측정하여 3% 이하의 CV에서 측정된 2회 측정치의 평균값을 채택하였다.
(4) 주관적 피로도 척도, RPE 및 혈중 젖산 수준최대운동검사 전후 주관적 피로도는 시각적 아날로그 척도(visual analogue scale, VAS)를 이용해 0에서 10 [from no fatigue (0) to worst possible fatigue (10) in 10 cm VAS]으로 평가했다. 최대운동부하 검사 동안 RPE는 Bruce 프로토콜의 각 단계에서 종료 30초 전 6-20으로 표현하는 보그척도(Borg scale)로 기록되었다. 최대운동부하검사 간 RPE 기록과 동시에 휴대용 젖산분석기(portable blood lactate analyser, Lactate Pro 2; Arkray Global Business Inc., Shiga, Japan)를 이용해 대사적 피로도(혈중 젖산 수준)를 평가했다. 혈중 젖산 측정을 위해 알코올 소독 후 손가락 끝 모세혈관에서 추출한 혈액 샘플을 검사 스트립(test strip)에 수집하고 이를 계측기에 삽입하여 측정치를 확인하였다.
3. 자료처리방법모든 자료 처리는 Statistical Package for the Social Sciences (SPSS, version 25.0, SPSS Inc., Chicago, IL, USA) 통계 프로그램을 이용해 각 측정 변인들의 평균(mean)과 표준오차(standard error)를 계산하였다. 표본 크기와 관련한 통계적 검정력은 확보하였으나 상대적으로 적은 표본 크기임을 감안하여 수집된 자료의 정규분포 여부는 Shapiro–Wilk test를 통해 검증하였다. IND 착용 유무에 따른 종속 변수들의 차를 검증하기 위해 윌콕슨부호순위검정(Wilcoxon signed-rank test)을 실시했다. Bruce 프로토콜에 따른 점증적 운동부하검사 동안 호흡근 피로도 변화를 보고한 이전 연구가 없기 때문에 세션 내 각 시기별 MDF 변화를 확인하고 세션 간 시간에 따른 상호작용효과를 검증하기 위해 반복측정분산분석(Repeated measures analysis of variance)을 실시했다. 격렬한 운동강도에서 비강 호흡의 비율이 급격히 감소하므로 통계분석에 삽입된 측정 시기는 Bruce 프로토콜의 3단계로 한정했다. 모든 통계적 유의수준 α=.05 미만으로 설정하였다.
연구 결과2. 최대운동부하 검사 동안 IND 착용 유무에 따른 차이1) 운동검사 시
VO2max를 포함해(INDs, 44.66±0.84 mL/kg/min vs. CON, 44.63±0.88 mL/kg/min) Bruce 프로토콜의 각 단계 동안 HR, VO2, 분당환기량, RER 및 혈중 젖산 수준에서 IND 착용 유무에 따른 유의한 차이는 없었으며, 운동검사 동안 RPE 수준에서도 세션 간 통계적 차이는 나타나지 않았다(data not shown). Bruce 프로토콜의 3단계에 걸쳐 측정된 모든 호흡근에서 MDF는 유의미하게 감소하였다. 비록 호흡근 피로도에서 유의한 상호작용을 나타낸 부위는 없었지만, Bruce 프로토콜의 2단계 동안 SCM에서 산출한 MDF는 세션 간 유의한 차이를 나타내었다(Table 2).
2) 운동검사 전후주관적 피로도에서 INDs와 CON 간 유의한 차이는 없었다. 그러나 운동 전후 국소 호흡근의 기계적 속성 변화에서 세션 간 통계적인 차이가 있었다. 구체적으로 EI와 RA에서 이완 시간은 INDs보다 CON에서 각각 유의하게 단축되었으며, 크리프 또한 EI 및 RA에서 각각 세션 간 통계적 차이가 있었다(Table 3).
3. 최대하운동부하 검사 동안 IND 착용 유무에 따른 차이75% 및 85% VO2max의 운동 동안 EC 수준에서 세션 간 통계적 차이 없었던 반면, 65% VO2max의 운동에서는 CON과 비교해 INDs에서 EC가 유의하게 감소한 것으로 나타났다(Fig. 3).
논 의비 기도 저항 감소와 함께 비강 내 공기 흐름 개선을 목적으로 개발된 비 확장기는 일상생활뿐만 아니라 스포츠 현장에서도 광범위하게 이용되고 있지만, 현재까지 그 실제적 효용성을 입증할 수 있는 객관적 정보는 매우 제한적이다. 따라서 현재 연구는 젊고 건강한 남성들을 대상으로 IND 착용에 따른 PFT 지표들의 수준 차를 조사하고, 운동 동안 IND 착용이 CRF와 관련된 체력 변수들 및 호흡근 부담에 미치는 영향을 규명하려는 목적으로 수행되었다.
주된 연구결과는 다음과 같다. 첫째, 비 기도를 통해 실시한 PFT 검사 동안 IND는 흡기 능력을 반영하는 폐기능 지수의 향상을 유도했다. 둘째, 최대운동부하검사 동안 VO2max는 물론 CRF와 관련한 객관적 및 주관적 지표에서 IND 착용에 따른 통계학적 차이는 없었으며, 75% 및 85% VO2max의 최대하운동부하검사 동안에도 IND의 직접적인 이점은 나타나지 않았다. 대조적으로 65% VO2max의 달리기 동안 IND 착용은 RE을 유의하게 개선하였다. 셋째, IND는 특정 운동강도(예를 들어 Bruce 프로토콜 2단계)에서 일부 호흡근의 피로도를 유의하게 감소시켰으며, 운동 전후 국소 호흡근의 생체역학적 속성에서 잠재적 이점을 제공할 수 있는 것으로 나타났다.
비압측정법(rhinomanometry)은 비 기도 저항 및 개통성을 평가하는 표준기법이지만[15], PFT로 획득되는 FVC 및 FEV1 또한 기도 내 공기 흐름의 효율성을 예측하는 데 유용한 지표로 알려져 있다. 적절한 비강 어댑터(nasal adapter)를 장착한 폐활량계를 활용할 경우 비 기도에서도 PFT 지표들을 과학적으로 측정할 수 있는데[16], 흥미롭게도 계절성 알레르기성 비염(seasonal allergic rhinitis) 환자를 대상으로 비압측정법과 함께 PFT를 실시한 결과 비 기도의 공기 흐름과 FEV1 사이에 강력한 정적 상관관계가 확인되었다[17]. 이러한 결과는 폐활량계를 활용한 PFT가 비 기도의 저항 혹은 개통성을 평가하는 데 적절한 도구가 될 수 있음을 시사한다. 본 연구의 결과에서도, 자체 제작한 비강 어댑터가 장착된 폐활량계를 활용한 PFT에서 IND 착용 유무에 따라 FEV1% (i.e., FEV1/FVC ratio) 수준에서 유의한 차이가 나타났다. 따라서 IND 착용은 비 기도 저항 감소 및 개통성 증가시켜 호흡 효율 향상에 도움이 될 수 있는 것으로 판단된다. 한편 현재 연구의 결과에서 IND 착용에 따른 FEV1%의 유의미한 증가 외에도, CON과 비교해 IND 적용 시 MVV 및 IRV 수준 역시 통계적으로 증가한다는 사실이 확인되었다. 20대 건강한 남성을 대상으로 END의 효율성을 검증한 Tong et al. [18]의 연구에서 코의 환기 능력(nasal ventilatory capacity)을 평가한 결과, 가짜 코 밴드(fake nasal strip)와 비교해 END 부착 시 MVV가 유의하게 증가한 것으로 나타났다. 이는 비 확장기가 그 형태와는 독립적으로 자발적 노력으로 도달 가능한 최대환기량을 증가에 기여할 수 있다는 사실을 반증한다. 더욱이 비 기도에서 측정한 IRV 수준에 대한 임상적 해석은 불분명하지만, IRV는 들숨 효율을 반영하는 중요한 PFT 지표로 알려져 있다. 놀랍게도 Raudenbush et al. [3]은 비 기도의 들숨 상태를 반영하는 PNIF가 비착용 혹은 심지어 END 부착과 비교해 IND 착용 시 유의하게 증가한다는 사실을 발견했다. 이상의 결과들은 IND가 인체 호흡 활동 중 특히 들숨 효율을 개선할 수 있다는 것을 암시할 수 있다.
인체 호흡 패턴은 점진적으로 증가되는 운동부하 동안 비강에서 구강 호흡으로 변경되는데, 호흡 모드가 비강에서 구강으로 전환될 경우 순 수분 소실이 42%에 이를 수 있다[19]. 게다가 운동 중 구강 호흡이 시작되면 호흡 빈도, 분당 환기량 및 VO2가 증가할 수 있는데, 이는 운동수행력 감소 및 조기 탈진의 원인이 될 수 있다[7]. 여기서 주목해야 할 사실은 비 기도 저항이 운동 시 비강에서 구강호흡으로의 전환점 이른바 “oronasal switching point”를 결정하는 가장 민감한 변수일 수 있으며, 실제 몇몇 연구는 비 확장기가 비강 호흡을 연장시켜 운동 수행력에 도움을 줄 수 있다고 제안했다[20]. 그러나 현재까지 IND 착용에 따른 운동수행력 개선을 객관적으로 입증할 수 있는 데이터는 존재하지 않는다. 많은 임상연구가들이 코의 개통성 증가가 VO2max에 미치는 영향을 검증하기 위해 비 확장기의 착용 유무에 따라, 혹은 플라세보 조건으로 설계된 최대운동부하검사를 시도했지만 VO2max의 유의한 개선을 규명하지는 못했다[1,21,22]. 본 연구의 결과에서도 최대운동부하검사 동안 VO2max를 포함해 CRF와 관련한 생물학적 지표 및 주관적 피로도에서 IND 착용 유무에 따른 통계적 차이는 없었다. 이 같은 결과들은 IND의 활용으로 최대운동수행력 향상을 도모했던 운동 참여자 및 연구자들에게 실망스러운 결과들이지만, 사실상 격렬한 운동 동안 IND의 극적인 효용성은 기대하기 어려울 수 있다. 비록 비판막 확장이 “oronasal switching point”에 영향을 미친다고 하더라도 30 L/min을 초과하는 환기량 동안 비강 호흡은 90% 미만으로 저하되고[23], 결국 격렬한 운동 동안에는 비강 호흡이 거의 이루어지지 않기 때문에 IND의 효율성이 나타날 수 없는 것으로 보인다. 실제 10명의 지구성 운동선수들을 대상으로 5분 동안 최대 유산소 능력의 80% 강도의 5분 달리기 검사에서, 비 확장기 착용 유무 및 비강 호흡을 완전히 배제한 조건들을 비교한 결과 CRF 관련 지표 및 RPE에서 통계적 차이가 없었다[24]. 현재 연구의 결과에서도 5분 동안의 75% 또는 85% VO2max의 최대하운동 동안 에너지 비용에서 INDs와 CON 사이에 통계적 차이는 없었다. 따라서 최대운동이 아니더라도 비강 호흡의 비율이 극도로 감소하는 운동 동안 IND의 직접적인 이점을 기대할 수 없는 것으로 생각된다. 대조적으로 현재 연구의 결과 상대적으로 비강 호흡 비율이 유지될 수 있는 운동강도(65% VO2max)에서 IND 착용은 CON에 비해 EC를 감소시킬 수 있는 것으로 나타났다. 요약컨대 본 연구는 최대운동 동안 IND의 효율성을 탐색했던 이전 연구들의 설계에서 벗어나, 비강 호흡의 실질적 관여가 있는 최대하운동 동안 IND 착용이 운동수행력 향상에 도움이 될 수 있다는 사실을 밝혀냈다는 점에서 임상적으로 중요한 의미를 내포한다. 물론 운동 동안 비강 호흡의 관여는 호흡 습관을 비롯해 체력 수준과 같이 개개인의 특성에 의존할 수 있으며, IND의 유효성이 발현될 수 있는 운동강도는 운동의 형태에 따라 달라질 수 있다[6]. 따라서 운동수행력에 미치는 IND의 실제적 효용성을 확인하기 위해서 다양한 운동강도 및 형태를 포함하는 후속 연구가 필요할 것으로 사료된다.
추가로 현재 연구에서는 IND 착용이 운동검사 동안 호흡근의 생체 역학적 특성에 미치는 영향을 조사했다. 안정 시 인체 주요 들숨 근육은 DA 및 EI로 알려져 있지만, 운동 스트레스에 노출될 경우 증가된 환기량을 충족시키기 위해 보조(accessory) 호흡근들이 동원되며, 점진적 부하 운동 동안 이 같은 호흡근들의 피로 과정은 근전도 신호를 통해 탐지될 수 있다[25]. 실제 본 연구의 결과 최대운동부하검사 동안 호흡근의 MDF는 평가된 모든 위치에서 운동부하 증가와 함께 유의하게 감소되었다. 더욱이 운동 시 들숨을 위해 동원되는 대표적 근육인 SCM의 MDF는 모든 분석 시기 동안 CON과 비교해 INDs에서 상대적으로 더 높은 경향이었으며, Bruce protocol의 2단계 수행 동안 SCM의 MDF는 세션 간 통계적 차이를 나타내었다. 이같은 결과는 RE에서와 마찬가지로 IND 착용의 효과가 상대적으로 비강 호흡 비율이 높은 운동강도에서 호흡근 피로를 경감시킬 수 있다는 사실을 암시할 수 있다. 나아가 본 연구결과 IND 착용이 최대운동부하검사 후 호흡근의 기계적 속성 변화에 영향을 미치는 것으로 나타났다. 사실 운동 스트레스는 관여된 근육의 경직 및 긴장도 증가를 유발하여 근육의 기계적 속성을 변화시키지만[26], 현재까지 IND 착용이 운동 중 동원된 호흡근의 기계적 속성에 미치는 영향을 조사한 연구는 없다. 본 연구에서 기계적 속성 변화를 평가하기 위해 사용된 연부조직 측정기 MyotonPro의 경우 근육의 움직임을 수반하는 역동적 운동 중에는 평가가 불가능하기 때문에 운동 동안 호흡근의 기계적 속성에 대한 직접적인 정보는 제공할 수 없다. 그러나 호흡근의 기계적 속성 변화에서 IND 착용의 이점은 최대운동검사 중이나 직후와 같이 구강 호흡의 비율이 절대적으로 높은 시기보다 오히려 운동 중단 후 비강 호흡 비율이 증가하는 회복기 동안 발현될 가능성이 높다. 따라서 현재 연구와 같이 충분한 휴식 후 호흡근의 기계적 속성을 평가하는 것이 IND의 효율성을 탐색하는데 합리적인 대안일 수 있으며, 실제 운동 후 30분간의 회복기 동안 IND는 EI와 RA의 이완 시간과 크리프의 변화량에서 통계적인 차이가 있었다. 결과적으로 IND의 활용은 운동 후 회복기 동안 국소 호흡근의 이완을 촉진하는데 도움이 되는 것으로 보인다[14].
본 연구는 몇몇 제한점을 가진다. 첫째, 먼저 대조군에서 허위(sham) 처치를 설정하지 않았기 때문에 플라세보 효과를 배제할 수 없다. 그러나 플라세보 또는 노시보(nocebo)의 영향을 배제한 실험에서도 비확장기와 허위 처치 간 운동수행력에서 명백한 차이는 보고되지 않았다[6]. 오히려 몇몇 연구에서 제시한 바와 같이 피험자들의 의도적 호흡이 연구 결과에 중대한 영향을 줄 수 있다. 예를 들어 비 확장기와 관련한 임상 연구의 참여자들에서 비강 호흡에 의식적으로 의존하여, 실제 운동강도가 증가하더라도 비강 호흡을 유지하려는 경향이 있었다[23]. 이에 본 연구는 피험자에게 안정 시 및 운동 검사 동안 의도적인 비강 호흡을 피하고 최대한 평소 호흡을 유지하도록 독려했다. 둘째, 비강의 구조적 특성상 인종 간 비기도 유속에 유의한 차이가 있으며, “oronasal switching point” 및 운동 시 분당환기량은 성차에 의존하기 때문에[23], 본 연구에서는 IND의 효율성을 객관적으로 평가하기 위해서는 동질적 표본집단, 연령 및 성차를 제한하고 병리적 조건을 가진 참여자를 배제하기 위해 건강한 20대 남성을 대상으로 수행하였다.
결 론현재 연구의 결과는 IND를 활용한 비 기도 저항 감소 및 개통성 증가를 통해 폐기능 지수 및 운동수행력이 향상될 수 있다는 사실을 뒷받침한다. 구체적으로 IND로 인한 비 판막 확장은 특히 들숨과 관련된 폐기능 지수의 증가를 유도했으며 날숨과 달리 들숨은 능동적으로 이루어진다는 점에서, 이러한 결과들은 IND가 호흡 효율 개선에 도움이 될 수 있다는 사실을 반증한다. 최대운동부하검사 동안 최대유산소능력과 같은 심폐체력의 객관적 및 주관적 지표에서 IND의 직접적인 이점은 없었지만, 비강 호흡의 비율이 일정 부분 유지되는 최대하운동 동안 IND 착용은 주행 효율을 유의미하게 증가시키는 것으로 나타났다. 다시 말해 구강 호흡에 의존하는 격렬한 운동이 아니라 운동 동안 비강 호흡의 비율이 유지되는 지점에서의 운동강도에서 IND 효용성이 발현될 수 있는 것으로 판단된다.
본 연구 결과는 IND 착용은 대부분 비강 호흡이 주를 이루는 상대적으로 낮은 강도의 운동 중 호흡근의 피로도를 경감시킬 수 있으며, 최대운동 후 회복기 동안 국소 호흡근의 이완을 촉진할 수 있는 것으로 나타났다. IND가 운동 시 동원된 호흡근의 생체역학적 부담이 완화시킬 수 있다는 것은 IND의 또 다른 잠재적 효용성일 수 있다.
Conflict of InterestFig. 2.Fig. 2.Differences between sessions in spirometry parameters. CON, control session; INDs, internal nasal dilator session; IRV, inspiratory reserve volume; FEV1%, forced expiratory volume in 1%; MVV, maximal voluntary ventilation. *p<.05, significant differences between CON and INDs determined by Wilcoxon signed-rank test. 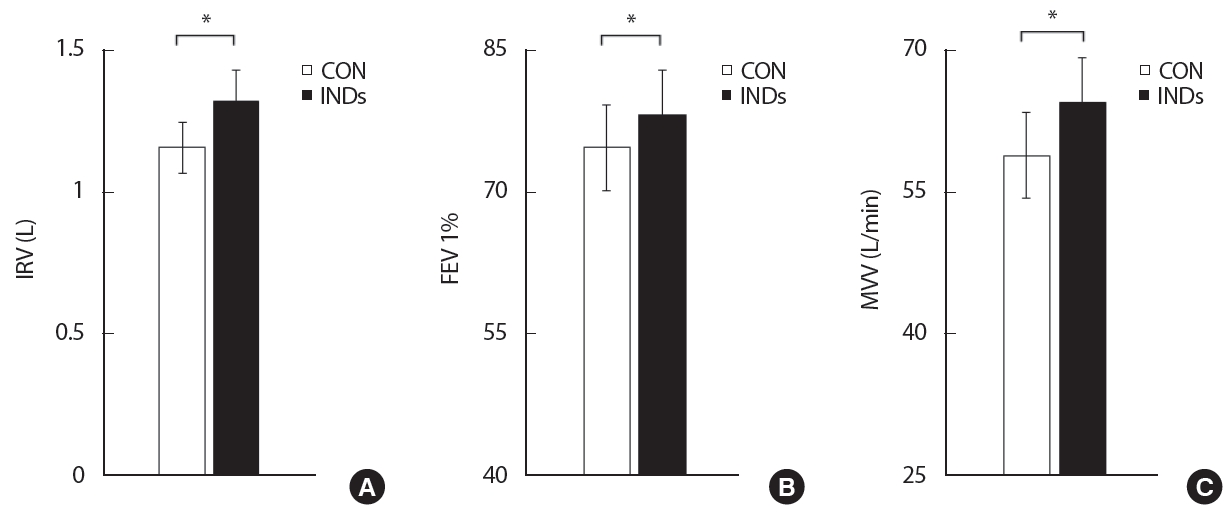
Fig. 3.Fig. 3.Differences between sessions in energy cost. CON, control session; INDs, internal nasal dilator session; VO2max, maximum oxygen consumption. *p<.05, significant difference between CON and INDs determined by Wilcoxon signed-rank test. N.S., no significant differences between CON and INDs determined by Wilcoxon signed-rank test. 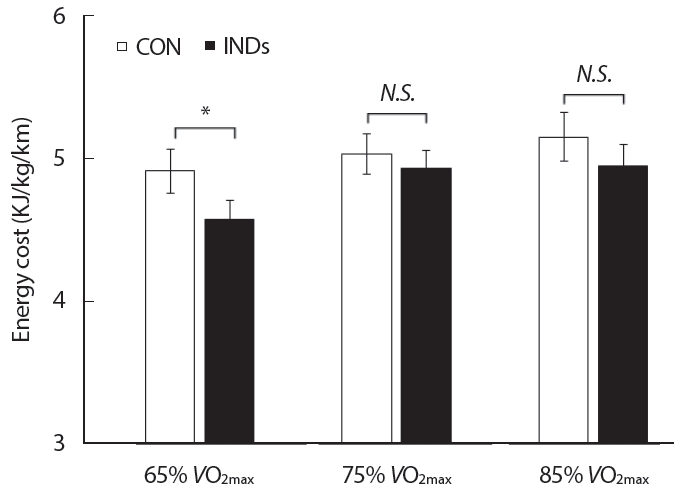
Table 1.Clinical characteristic of subjects Values are means±SEM. SBP, systolic blood pressure; DBP, diastolic blood pressure; MAP, mean arterial pressure; MHR, mean heart rate; VC, vital capacity; TV, tidal volume; IRV, inspiratory reserve volume; IC, inspiratory capacity; ERV, expiratory reserve volume; FVC, forced vital capacity; FEV1, forced expiratory volume in 1s; PEF, peak expiratory flow; MVV, maximal voluntary ventilation; RR, respiration rate. Table 2.Changes in median frequency (Hz) during maximal exercise test
Values are presented as means±SEM (n=13). SCM, sternocleidomastoid muscle; EI, external intercostal; DIA, diaphragm; RA, rectus abdominis; CON, control session; INDs, session with internal nasal dilator. p values are calculated by 1-way analysis of variance (ANOVA). Table 3.Differences in mechanical properties of respiratory muscles after maximal exercise test
REFERENCES1. O'Kroy JA. Oxygen uptake and ventilatory effects of an external nasal dilator during ergometry. Med Sci Sports Exerc. 2000;32(8):1491-5.
2. T Ratnovsky A, Elad D, Halpern P. Mechanics of respiratory muscles. Respir Physiol Neurobiol. 2000;163(1-3):82-9.
3. Raudenbush B. Stenting the nasal airway for maximizing inspiratory airflow: internal max-air nose cones versus external breathe right strip. Am J Rhino Allergy. 2011;25(4):249-51.
4. Dinardi RR, de Andrade CR, Martins-Costa HC, da Cunha Ibiapina C. Does the AirmaxⓇ internal nasal dilator increase peak nasal inspiratory flow (PNIF) in adolescent athletes? Int J Pediatr Otorhinolaryngol. 2016;84:37-42.
5. Dinardi RR, de Andrade CR, da Cunha Ibiapina C. External nasal dilators: definition, background, and current uses. Int J Gen Med. 2014;7:491-504.
6. Adams CM, Peiffer JJ. Neither internal nor external nasal dilation improves cycling 20-km time trial performance. J Sci Med Sport. 2017;20(4):415-9.
7. LaComb CO, Tandy RD, Lee SP, Young JC, Navalta JW. Oral versus nasal breathing during moderate to high intensity submaximal aerobic exercise. Int J Kinesiol Sport Sci. 2017;5(1):8-16.
8. American College of Sports Medicine. ACSM's exercise testing and prescription. Lippincott williams & wilkins 2017.
9. Faul F, Erdfelder E, Lang AG, Buchner A. G* Power 3: a flexible statistical power analysis program for the social, behavioral, and biomedical sciences. Behav Res Methods. 2007;39(2):175-91.
10. Braun WA, Dutto DJ. The effects of a single bout of downhill running and ensuing delayed onset of muscle soreness on running economy performed 48 h later. Eur J Appl Physiol. 2003;90(1):29-34.
11. Fletcher JR, Esau SP, MacIntosh BR. Changes in tendon stiffness and running economy in highly trained distance runners. Eur J Appl Physiol. 2010;110(5):1037-46.
12. Chien MY, Wu YT, Chang YJ. Assessment of diaphragm and external intercostals fatigue from surface EMG using cervical magnetic stimulation. Sensors. 2008;8(4):2174-87.
13. Chowdhury SK, Nimbarte AD, Jaridi M, Creese RC. Discrete wavelet transform analysis of surface electromyography for the fatigue assessment of neck and shoulder muscles. J Electromyogr Kinesiol. 2013;23(5):995-1003.
14. Schneider S, Peipsi A, Stokes M, Knicker A, Abeln V. Feasibility of monitoring muscle health in microgravity environments using myoton technology. Med Biol Eng comput. 2015;53(1):57-66.
15. Nathan RA, Eccles R, Howarth PH, Steinsvåg SK, Togias A. Objective monitoring of nasal patency and nasal physiology in rhinitis. J Allergy Clin Immunol. 2005;115(3):S442-59.
16. Hanif J, Eccles R, Jawad SS. Use of a portable spirometer for studies on the nasal cycle. Am J Rhinol. 2001;15(5):303-6.
17. Ciprandi G, Cirillo I, Vizzaccaro A, Milanese M, Tosca MA. Airway function and nasal inflammation in seasonal allergic rhinitis and asthma. Clin Exp Allergy. 2004;34(6):891-6.
18. Tong TK, Fu FH, Chow BC. Nostril dilatation increases capacity to sustain moderate exercise under nasal breathing condition. J Sports Med Phys Fitness. 2001;41(4):470-8.
19. Svensson S, Olin AC, Hellgren J. Increased net water loss by oral compared to nasal expiration in healthy subjects. Rhinology. 2006;44(1):74-7.
20. Seto-Poon M, Amis TC, P Kirkness J, Wheatley JR. Nasal dilator strips delay the onset of oral route breathing during exercise. Can J Appl Physiol. 1999;24(6):538-47.
21. O'Kroy JA, James T, Miller JM, Torok D, Campbell K. Effects of an external nasal dilator on the work of breathing during exercise. Med Sci Sports Exerc. 2001;33(3):454-8.
22. Dinardi RR, Andrade CR, Ibiapina C. Effect of the airmaxⓇ internal nasal dilator on peak nasal inspiratory flow, aerobic capacity, and rating of perceived exertion in healthy rugby players. J Exerc Physiol Online. 2017;20(1):92-102.
23. Bennett WD, Zeman KL, Jarabek AM. Nasal contribution to breathing with exercise: effect of race and gender. J Appl Physiol. 2003;95(2):497-503.
24. Bourdin M, Sallet P, Dufour AB, Lacour JR. Influence of changes in nasal ventilation on estimated workload during submaximal field running. J Sports Med Phys Fitness. 2002;42(3):295-9.
|
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||